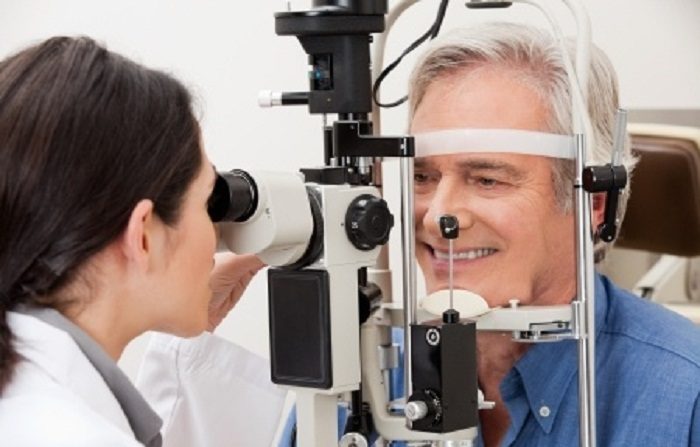
In Italia più di un milione di persone soffrono di maculopatia, una malattia legata all’invecchiamento dell’occhio che colpisce la regione centrale della retina, causando seri problemi alla vista.
Per approfondirne i sintomi, le cause e i nuovi sviluppi nella terapia, Epoch Times ha intervistato il professore Mario Stirpe, oftalmologo di fama internazionale, membro del Consiglio Superiore di Sanità e consulente dell’attuale ministro della salute.
Quali sono i sintomi della maculopatia?
Principalmente la distorsione delle immagini (metamorfopsie), la visione di una macchia fissa centrale (lo scotoma), la riduzione dell’acuità visiva spesso associata ad alterata visione dei colori e frequentemente la visione di immagini rimpicciolite, detta micropsia.
La distorsione delle immagini costituisce spesso il primo e più allarmante sintomo di comparsa di una degenerazione maculare, o rappresenta allo stesso modo un campanello di allarme della riattivazione di una lesione preesistente in pazienti già affetti. Risulta pertanto utile fornire al paziente affetto il test di Amsler, un esame di facile esecuzione che evidenzia l’insorgenza di questo sintomo e ne monitora l’andamento nel tempo.
Quali sono le cause?
La maculopatia è considerata una malattia multifattoriale. I fattori di rischio attualmente conosciuti, oltre all’avanzamento dell’età, sono fumo di sigaretta, con un rischio tre volte maggiore rispetto ai non fumatori; familiarità, con rischio quattro volte maggiore nei consanguinei dei soggetti affetti dalla malattia; il sesso, con maggiore prevalenza nelle donne; la razza ed etnia, con una prevalenza più alta nella razza bianca; l’errore refrattivo, in pratica per ogni diottria di ipermetropia esiste il cinque per cento di aumento del rischio di sviluppare una degenerazione maculare legata all’età; il colore dell’iride, in cui gli occhi con iridi scure, ricche di melanina e quindi ben pigmentati, sembrerebbero maggiormente protetti dal danno ossidativo indotto dalla luce. Poi, i soggetti con una storia di chirurgia della cataratta presentano un rischio statisticamente significativo di progressione o di sviluppo di degenerazione avanzata. Infine tra i fattori di rischio vanno ricordati l’ipertensione arteriosa, il consumo di alcol e l’esposizione alla luce solare.
Quante persone ne soffrono in Italia?
Circa il due per cento della popolazione, ossia più di un milione di persone. Si stima che ogni anno in Italia si verifichino circa 63 mila nuovi casi di degenerazione maculare legata all’età.
Come si cura?
Per quanto riguarda la forma essudativa, negli ultimi anni la terapia standard prevede l’utilizzo di farmaci inibitori del fattore di crescita vascolare endoteliale (anti-Vegf). Questi farmaci, che vengono somministrati per via intravitreale, cioè iniettati direttamente nella parte bianca dell’occhio, impediscono la crescita e lo sviluppo dei neovasi, ossia nuovi vasi sanguigni responsabili delle forme più avanzate e aggressive della malattia. Questo tipo di approccio terapeutico spesso è in grado di stabilizzare la progressione della patologia e in certi casi di consentire un guadagno della vista.
Qual è la posologia?
Spesso è necessario utilizzare un terapia intensiva a base di farmaci anti-Vegf, soprattutto nel primo anno per un numero medio 5-7 iniezioni. Lo scopo è cercare di stabilizzare al meglio il quadro clinico, anche se spesso il paziente viene ritrattato nei 2-3 anni successivi a causa della possibile riattivazione della neovascolarizzazione, ossia la creazione e la crescita di nuovi capillari.
Per quanto riguarda la forma atrofica della degenerazione maculare legata all’età, detta anche atrofia geografica, attualmente non esistono farmaci commercialmente disponibili in grado di rallentarne la progressione. Comunque, raramente provoca la perdita improvvisa e completa della vista a differenza della forma essudativa.

Il professore Mario Stirpe, oftalmologo di fama internazionale, membro del Consiglio Superiore di Sanità e consulente dell’attuale ministro della salute
Esistono terapie che si avvalgono della riabilitazione?
Nelle forme evolute, sia essudative che atrofiche, quando il quadro clinico è stabile anche dopo il trattamento con farmaci anti-Vegf, si può procedere con una terapia riabilitativa visiva. Il paziente, indirizzato in centri specialistici, segue un percorso personalizzato che – attraverso un adeguato inquadramento della persona ipovedente – consente di conservare le potenzialità visive residue, ottimizzandone l’impiego anche con l’aiuto di ausili visivi. In questo modo, vengono superate alcune ‘disabilità’ e recuperate la socialità, la comunicazione e la progettualità, migliorando in questo modo la qualità della vita.
Si può prevenire?
Questo tema rappresenta senza alcun dubbio il primo step nella cura delle patologie maculari. Ovviamente la riduzione dei fattori di rischio ambientali quali il fumo di sigaretta, il consumo di alcool e l’esposizione alla luce solare potrebbe rallentare la progressione verso forme più avanzate.
In aggiunta, numerosi dati in letteratura supportano l’uso della supplementazione orale a base di vitamine antiossidanti e minerali per rallentarne la progressione. In particolare, lo studio internazionale Areds (Age-Related Eye Disease Study) ha infatti evidenziato l’efficacia a lungo termine dell’utilizzo di alte dosi di antiossidanti e zinco nel ridurre il rischio di progressione verso la forma avanzata. I soggetti analizzati erano pazienti con presenza di segni iniziali di maculopatia (drusen) in entrambi gli occhi o affetti dalla forma avanzata di degenerazione maculare legata all’età in un solo occhio.
Cosa riserva il futuro in termini di terapia?
Sicuramente delle novità per quel che concerne l’approccio terapeutico della forma essudativa. Si stanno infatti cercando di individuare differenti strategie terapeutiche dei farmaci anti-Vegf attualmente a disposizione, e introducendo nuove categorie di farmaci che potrebbero interferire ad altri livelli con la formazione della componente neovascolare delle maculopatie.
La ricerca sulla forma atrofica della degenerazione maculare, priva attualmente di una terapia consolidata, è ovviamente molto attiva e volta a dimostrare l’efficacia e la sicurezza dei farmaci attualmente in fase sperimentale.
Quali sono questi farmaci sperimentali?
Vi sono tre principali categorie. Quelli per la neuroprotezione come la Brimonidina e il Cnft-Fattore neurotrofico ciliare; gli anti-infiammatori, come gli inibitori della cascata del complemento tra cui per esempio il Lampalizumab; e infine i vasodilatatori, che migliorano la circolazione a livello della coroide, una lamina dell’occhio che ha principalmente la funzione di nutrire l’occhio. Ci aspettiamo quindi nei prossimi anni di disporre nuove ed efficaci terapie.